ĐẠI CƯƠNG
Áp Xe (abcès) gan do Amíp (amibe) là bệnh thường gặp của các nước nhiệt đới. Tuy nhiên gần đây tỷ lệ mắc cũng có phần thay đổi giữa các địa phương. Nếu 10 năm trước đây áp xe gan do amíp còn là một bệnh phổ biến ở nước ta cũng như các nước nhiệt đổi khác thì ngày nay nó đang dần dần trở thành một bệnh ít gặp. Hàng năm trong khoa nội của bệnh viên Đa khoa trung ương Thái Nguyên chỉ có vài ba trường hợp áp xe gan do amíp được phát hiện. Có lẽ sự giảm tỷ lệ mắc bệnh này có liên quan đến việc sử dụng rộng rãi thuốc điều trị amíp là metronidazol trong cộng đồng. Mặc dù vậy bộ mặt lâm sàng của áp xe gan do amíp ngày càng thay đổi, càng đòi hỏi chẩn đoán sớm điều trị đặc hiệu.
1. TÁC NHÂN GÂY BỆNH VÀ SINH BỆNH HỌC
– Amíp có hai loại:
+ Entamoeba Vegetative hystolytica: thể này ăn hồng cầu và gây bệnh
+ Entamoeba Vegetative minuta: thể này ăn vi khuẩn, cặn thức ăn, không gây
bệnh.
– Chu kỳ phát triển: có hai chu kỳ
+ Chu kỳ không gây bệnh: khi bào nang từ ngoài môi trường vào ruột biến thành thể Minuta, thể này không ăn hồng cầu, không gây bệnh, sống trong lòng ruột biến thành bào nang. Bào nang này được đào thải ra ngoài sống trong môi trường tự nhiên khoảng 20 ngày.
+ Chu kỳ gây bệnh: bào nang này lại được lọt vào trong cơ thể và biến thành thể Hystolytica, thể này ăn hồng cầu và có khả năng gây bệnh. Amíp gây tình trạng viêm tại gan sau đó tổ chức viêm bị hoại tử và tạo mủ. Mủ của áp xe bao gồm tổ chức gan, xác amíp, dịch mật, các bạch cầu và máu. Chính vì vậy nó có màu chocolate và thường không thối. Mủ chỉ thối khi có bội nhiễm các vi khuẩn kỵ khí. Người là nguồn lây nhiễm duy nhất mặc dù người ta còn thấy amíp ký sinh ở loài mèo.
2. TRIỆU CHỨNG LÂM SÀNG
2.1. Thể điển hình
Là thể hay gặp chiếm 60- 70%. Có 3 triệu chứng chủ yếu hợp thành tam chứng Fontan gồm sốt, đau hạ sườn phải và gan to.
– Sốt: điển hình thường sốt cao thành cơn, nhiệt độ 39 – 40oC, có thể rét run, song có thể sốt nhẹ.
– Đau vùng hạ sườn phải: mức độ đau khác nhau tuỳ từng trường hợp:
Nhẹ: tức nặng hạ sườn phải.
Nặng: đau nhiều vùng hạ sườn phải, bệnh nhân không dám cử động. Đau tăng khi cử động hoặc khi ho. Đau liên miên suốt ngày đêm không thành cơn, đau xuyên lên vai phải.
– Gan to: gan to không nhiều, mặt nhẵn, mật độ mềm, ấn kẽ sườn (+), rung gan
(+). Đây là những dấu hiệu có giá trị để chẩn đoán áp xe gan.
Ngoài tam chứng Fontan còn thấy một số dấu hiệu khác:
– Da vùng hạ sườn phải có thể nóng hơn bình thường, phù nề, đỏ. (Đây là triệu chứng hiếm gặp nhưng đặc hiệu của áp xe gan).
– Rối loạn tiêu hóa: ỉa lỏng, ỉa nhầy mũi (giống ly).
– Ăn kém, ăn không ngon miệng, bụng trướng.
– Gầy: trường hợp nặng gầy nhanh dễ nhầm với ung thư gan.
– Phù: nếu bệnh kéo dài (do giảm protid máu).
– Cổ trướng: thường kèm theo phù (hậu quả của suy dinh dưỡng).
– Tràn dịch màng phổi: nhất là ổ áp xe ở phần trên của gan, thường gây phản ứng tiết dịch màng phổi.
– Lách to: hiếm gặp, lách to ít 1-2 cm.
* Một số triệu chứng âm tính: bệnh nhân thường không có vàng da, nếu có vàng
da rất khó phân biệt với áp xe gan đường mật.
2.2. Thể lâm sàng: ngoài thể điển hình còn có:
– Thể không sốt: bệnh nhân có thể sốt nhẹ vài 3 ngày đầu rồi sau đó hết hẳn. Thể
này gặp khoảng 10% các trường hợp.
– Thể sốt kéo dài:
Bệnh nhân có thể sốt liên tục kéo dài hàng tháng, có thể sốt ngắt quãng.
– Thể có vàng da:
Thường do ổ áp xe lớn chèn ép đường mật gây tắc mật. Thể này thường nặng, dễ nhầm với áp xe đường mật, ung thư gan, ung thư đường mật.
– Thể không đau:
Thường do ổ áp xe nằm trong sâu nhu mô và kích thước ổ áp xe nhỏ.
– Thể có suy gan:
Thường do ổ áp xe quá to, khi chúng phá huỷ trên 50% tổ chức gan.
Thể này ngoài các triệu chứng như phù, cổ trướng, thăm dò chức năng gan bị rối loạn và có thể chết do suy gan.
– Thể theo kích thước gan:
Gan có thể không to do ổ áp xe nhỏ song gan có thể rất to nếu ổ áp xe lớn.
– Thể áp xe gan trái:
Hiếm gặp, chiếm 3-5% các trường hợp. Thể này dễ vỡ vào màng tim gây tràn mủ màng ngoài tim.
– Thể phổi- màng phổi:
Do viêm nhiễm gây tăng tiết dịch màng phổi hoặc vỡ vào màng phổi gây tràn mủ màng phổi. Thể này triệu chứng chủ yếu là của phổi và màng phổi, triệu chứng tại gan bị lu mờ.
– Thể có tràn dịch màng ngoài tim
Tràn dịch màng ngoài tim kèm theo áp xe gan do amíp chứ không phải tràn mủ từ ổ áp xe
– Thể giả ung thư gan:
Gan to, cứng, bệnh nhân gầy nhiều và nhanh. Thể này chiếm khoảng 15- 16%.
 3. BIẾN CHỨNG
3. BIẾN CHỨNG
3.1. Biến chứng vỡ ổ áp xe
Là biến chứng hay gặp nhất và nguy hiểm nhất. Có thể vỡ tự nhiên hoặc do va chạm, chấn thương hoặc đo thăm khám thô bạo.
3.1.1. Vỡ vào phổi
Ổ áp xe vỡ trực tiếp vào nhu mô phổi, có thể thông với một phế quản, bệnh nhân ho khạc mủ hoặc ộc mủ. Mặc dù vậy đây là một biến chứng may mắn cho bệnh nhân vì đó cũng là một hình thức dẫn lưu mủ.
3.1.2. Vỡ vào màng phổi
Gây tràn mủ màng phổi (thường màng phổi phải) gây khó thở đột ngột, cần chọc dò màng phổi hút dịch và dẫn lưu màng phổi.
3.1.3. Vỡ màng ngoài tim
Gây tràn mủ màng ngoài tim. Thường gặp ổ áp xe ở phân thuỳ 7-8 hoặc ở ổ gan trái. Bệnh nhân đột nhiên khó thở nhiều, tím tái. Thăm khám tim thấy có dấu hiệu của tràn dịch màng ngoài tim và dấu hiệu ép tim cấp. Cần chọc hút màng ngoài tim khẩn cấp.
3.1.4. Vỡ vào ổ bụng gây viêm phúc mạc toàn thể
– Là biến chứng hay gặp. Phải mổ cấp cứu.
– Đột nhiên đau bụng dữ dội cấp tính
– Bụng trướng căng, bụng co cứng, phản ứng thành bụng.
– Sốt tăng
– Chọc dò dịch ổ bụng có mủ.
3.1.5. Vỡ vào ổ bụng gây viêm phúc mạc khu trú
Ổ áp xe vỡ vào ổ bụng nhưng bị mạc nối và các tạng bao bọc nên ổ mủ khu trú.
3.1.6. Vỡ vào ống tiêu hóa
Gây nôn ra mủ hoặc đi ngoài ra mủ.
3.1.7. Áp xe dưới cơ hoành
3.1.8. Vòm thành bụng gây áp xe thành bụng
3.2. Biến chứng nung mủ sâu
Dẫn đến suy kiệt và amylose hóa (gan nhiễm bột)
3.3. Biến chứng bội nhiễm ổ áp xe
Áp xe gan do amíp thường vô khuẩn, để lâu có thể bị bội nhiễm thường là vi khuẩn yếm khí.
4. TRIỆU CHỨNG CẬN LÂM SÀNG
– Huyết học: bạch cầu tăng, máu lắng tăng.
– Xquang: cơ hoành phải đẩy lên cao, di động cơ hoành kém, tràn dịch màng phổi.
– Soi ổ bụng: là phương pháp chẩn đoán áp xe gan nhanh chóng.
– Có thể thấy hình ảnh trực tiếp: ổ áp xe lồi lên mặt gan với những biểu hiện viêm nhiễm như xung huyết, phù nề, dày dính, hạt fibrin. Hoặc có thể thấy dấu hiệu gián tiếp như: chỉ thấy gan to, mặt gan vồng lên. Hạn chế. chỉ thấy một phần mặt trên và mặt dưới gan còn phần gan trên cao không nhìn thấy được.
– Siêu âm gan: là phương pháp rất tốt để chẩn đoán áp xe gan
+ Ổ áp xe giai đoạn sớm: thấy một vùng giảm âm, nhu mô gan khác bình thường.
+ Nếu đã tạo mủ: ổ áp xe giảm âm, không đồng nhất, có thể thấy vùng trống âm, có thể có vỏ xơ bao bọc xung quanh ổ áp xe
– Chụp mạch máu: ngày nay ít dùng, hình ảnh có thể thấy là sự đẩy lên đường đi của mạch máu và nếu chụp ở thì mao mạch thì thấy một vùng khuyết mao mạch.
– Phản ứng huyết thanh: như phản ứng miễn dịch huỳnh quang với amíp hoặc phản ứng miễn dịch hấp thụ gắn men (ELISA). Phản ứng được coi là dương tính khi dấu hiệu kháng thể là 1/160 đối với phản ứng miễn địch huỳnh quang và 1/200 đối với ELISA. Tuy nhiên phản ứng này không cho biết là amíp trong áp xe gan hay amíp trong ống tiêu hóa
5. CHẨN ĐOÁN
5.1. Chẩn đoán xác định
– Dựa vào tam chứng Fontan
– Có thể dựa vào các xét nghiệm như siêu âm, X quang, máu lắng, công thức bạch cầu, soi ổ bụng. Chẩn đoán chắc chắn nhất khi hút được mủ màu chocolate. Với cơ sở chỉ cần thầy thuốc phát hiện tam chứng cổ điển, nghĩ tới bệnh áp xe gan là có thể chẩn đoán đúng. Trên lâm sàng có thể sử dụng điều trị thử khi không có khả năng làm các xét nghiệm như siêu âm, X quang…
5.2. Chẩn đoán nguyên nhân do amíp
– Tốt nhất tìm thấy amíp trong ổ mủ áp xe. Song thường là không có vì amíp chỉ có ở rìa ổ áp xe
– Hoặc dựa vào các phản ứng huyết thanh: miễn địch huỳnh quang hoặc ELISA với hiệu giá kháng thể cao.
Có thể dựa vào lâm sàng nếu:
– Không vàng da
– Mủ không mùi, màu chocolate, nuôi cấy vi khuẩn âm tính.
– Điều trị thử bằng thuốc đặc hiệu bệnh nhân khỏi.
5.3. Chẩn đoán phân biệt
5.3.1. Ung thư gan
Bệnh nhân ung thư gan thấy thay đổi ở da và niêm mạc: đa sạm, giãn mạch hình sao, lòng bàn tay son.
Cận lâm sàng:
– Rối loạn chức năng gan
– AFP tăng cao ở bệnh nhân ung thư gan.
– Hình ảnh siêu âm: ung thư gan thường là khối u đặc, áp xe gan thường có hình ảnh của tổ chức lỏng.
– Chọc hút dưới hướng dẫn của siêu âm
– Điều trị thử bằng thuốc chống amíp.
5.3.2. Áp xe gan đang mật do sỏi hoặc do giun
– Lâm sàng:
+ Thường có vàng da
+ Trong tiền sử của áp xe gan đường mật có nhiều lần đau hạ sườn phải.
– Cận lâm sàng: áp xe gan đường mật mủ màu sữa, có ánh vàng lẫn mật, mùi rất thối, nuôi cấy có vi khuẩn.
– Siêu âm thường thấy nhiều ổ áp xe nhỏ, thành mỏng, nhẵn, kích thước thường không quá to.
5.3.3. Viêm túi mật
– Bệnh xuất hiện đột ngột, đau dữ dội, sốt cao hơn áp xe. Đau có tính chất đau quặn.
– Có thể thấy túi mật to
– Nếu khó phân biệt có thể cho siêu âm thấy túi mật to, thành dày.
5.3.4. Tràn dịch màng phổi do trong phổi
5.3.5. Tràn dịch màng ngoài tim
6. ĐIỀU TRỊ
6.1. Dùng thuốc chống amíp
* Chỉ định:
– Thể nhẹ, vừa
– Ổ áp xe không quá lớn (<= 6cm).
– Bệnh nhân đến sớm dưới 1 tháng
* Các thuốc:
– Dehydro Emetin: liều 1-2 một kín ngày dùng từ 8- 10 ngày.
– 5 Metronidazol (Klion, Flagyl) liều 1,5- 2g/ ngày dùng từ 8- 10 ngày.
– Cloroquin (Delagyl) 0,4g/ ngày dùng từ 8- 10 ngày.
Tuỳ thể bệnh có thể dùng kết hợp cả 3 loại thuốc trên hoặc dùng 2 loại thuốc đầu, sau đó kết thúc bằng loại thứ 3.
Sau khi diệt amíp ở gan, dùng thuốc diệt amíp ở ruột
Các dẫn chất iode
Direxiod 0,22g mỗi lần uống 3 viên, dùng 3 lần trong ngày trong 20 ngày. Metronidazol có khả năng diệt amíp thể hoạt động và thể kén, diệt amíp cả trong gan và trong ruột.
6.2. Chọc hút mủ ổ áp xe kết hợp với thuốc chống amíp
* Chỉ định
– Ổ áp xe quá to (trên 6cm)
– Bệnh nhân đến muộn (trên 1 tháng)
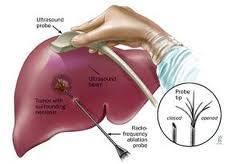
* Tiến hành vừa chọc hút mủ ổ áp xe dưới hướng dẫn của siêu âm, bơm rửa ổ áp xe kết hợp với đùng thuốc.
6.3. Mổ phối hợp với dùng thuốc
* Chỉ định:
– Có biến chứng nguy hiểm.
– Dọa có biến chứng (Nếu không chọc được thì mới mổ).
– Bệnh nhân đến muộn (trên 4 tháng)
– Dùng thuốc đúng, đủ liều kết hợp với chọc hút ổ áp xe mà không khỏi.
7. PHÒNG BỆNH
Phòng bệnh chung là các nguyên tắc vệ sinh thông thường như ăn chín, uống sôi, vệ sinh chân tay sạch sẽ. Chú ý kiểm tra sức khỏe cho các nhân viên bán hàng ăn uống nhất là những người lành mang amíp là nguồn lây nguy hiểm trong cộng đồng Khi đã mắc bệnh điều trị triệt để tránh tái phát và điều trị phối hợp nội, ngoại khoa nếu cần để tránh các biến chứng vỡ vào các cơ quan khác. Trong điều trị lưu ý một số thuốc có thể gây độc tính khi dùng quá liều như emêtin hoặc có giao thoa thuốc như hội chứng disulfriam khi dùng metronidazol với rượu.
” Thông tin này chỉ dành cho nhân viên y tế tham khảo, người bệnh không được tự ý áp dụng phương pháp này để chữa bệnh “
Trích : Bệnh học nôi khoa, giáo trình đại học y khoa Thái Nguyên