Đây là một cấp cứu nội khoa cần theo dõi sát xử trí kịp thời vì nguy cơ tử vong rất cao. Có nhiều nguyên nhân gây xuất huyết tiêu hóa cao, song trên lâm sàng hay gặp loét dạ dày hành tá tràng và vỡ tĩnh mạch thực quản.
1. ĐỊNH NGHĨA, DỊCH TỄ HỌC
Xuất huyết tiêu hóa (XHTH) là tình trạng máu chảy ra khỏi thành mạch vào trong ống tiêu hóa. Trên lâm sàng có biểu hiện nôn ra máu, ỉa phân đen. XHTH gặp cả ở nam và nữ, ở mọi lứa tuổi nhưng thường gặp nam nhiều hơn. Các yếu tố thuận lợi thường gặp là tuổi 20-50 tuổi, khi chuyển mùa từ xuân sang hè, từ thu sang đông, sau những chấn thương tinh thần gây stress hoặc sau khi dùng một số thuốc giảm đau chống viêm, sau cảm cúm…
2. TRIỆU CHỨNG
2.1. Triệu chứng lâm sàng
– Có thể có tiền triệu: đau bụng, mệt lả, hoa mắt, tanh miệng, đôi khi xuất hiện đột ngột không có tiền triệu hoặc bệnh nhân không cảm thấy được.
– Nôn máu: nhiều hoặc ít, máu đông hoặc đỏ tươi, tím sẫm, có thể lẫn thức ăn. Căn cứ vào tính chất của máu nôn ra có thể chẩn đoán được vị trí của chảy máu nhưng không phải lúc nào cũng chính xác.
– Ỉa máu: phân đen như bã cà phê, thối khẳn. Chảy máu nhiều phân loãng, có dịch đỏ. Chảy máu ít phân đen, thành khuôn hoặc dẻo như nhựa đường.
– Sốc do giảm thể tích máu đột ngột. Xuất hiện sau khi nôn, đi ngoài. Triệu chứng mặt tái hoặc trắng, ngã vật ra, chân tay lạnh, vã mồ hôi, huyết áp giảm, mạch nhanh, nhỏ. Có thể đái ít hoặc vô niệu… – Đánh giá khối lượng máu mất khó, chỉ thấy phần ra ngoài, không biết phần còn lại.
– Khám cơ quan tiêu hóa và các cơ quan khác để sơ bộ chẩn đoán vị trí chảy máu.
2.2. Cận lâm sàng
– Công thức máu giảm. – Huyết sắc tố giảm. – Hematocrit giảm.
– Thăm dò chức năng gan nếu nghi chảy máu đường mật.
– Chụp dạ dày kể cả tư thế đầu thấp để phát hiện tổn thương nhưng không khẳng định có chảy máu hay không. – Soi thực quản dạ dày: rất có giá trị trong chẩn đoán và điều trị.
– Chụp động mạch thân tạng nếu nghi chảy máu đường mật.
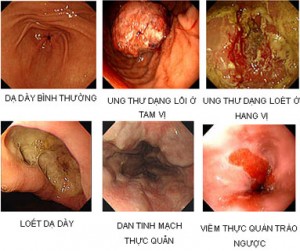
3. ĐÁNH GIÁ MỨC ĐỘ MẤT MÁU
– Dựa vào khối lượng máu thải ra (nôn, ỉa)
+ Nhẹ: < 200ml
+ Vừa: 200- 500 ml
+ Nặng: 500- 1000m1
+ Rất nặng: > 1000ml Chưa đánh giá chính xác được vì thường ước chừng và còn số máu đọng trong ống tiêu hóa, nhưng nếu số lượng máu nôn, đi ngoài nhiều thì đủ đánh giá mức độ nặng.
– Nên dựa vào các triệu chứng khác
Nhẹ Vừa Nặng Mạch Huyết áp tối đa Hồng cầu Hb Hematocrit < 100 lần/ phút > 110 mmHg > 3 triệu/ ml 9-13 g/l > 31% 100- 120 lần/ phút 90- 100 mmHg 2-3 triệu/ ml 6-9 g/l 20-30% > 120 lần/ phút < 80 mmHg < 2 triệu/ ml < 6g/l < 20% Chỉ số mạch huyết áp có giá trị cao vì nó ảnh hưởng đến chức năng sống của cơ thể, công thức máu nhiều khi thay đổi chậm hơn. Như vậy chỉ số mạch huyết áp và tình trạng toàn thân của người bệnh có giá trị chẩn đoán sớm mức độ mất máu.
4. NGUYÊN NHÂN
4.1. Các nguyên nhân trực tiếp làm tổn thương niêm mạc dạ dày- hành tá tràng
– Loét dạ dày- hành tá tràng. – Ung thư dạ dày. – Viêm dạ dày cấp chảy máu sau khi uống một số thuốc: NSAID, Corticoid, thuốc chống đông. – Viêm trợt dạ dày- hành tá tràng. – Polyp. 88 – Thoát vị hoành, u thần kinh, lao.
4.2. Nguyên nhân xuất huyết do bệnh lý ngoài ống tiêu hóa
– Tăng áp lực tĩnh mạch cửa: chảy máu do vỡ búi giãn TM thực quản hoặc chảy máu do bệnh dạ dày xung huyết trong TALTMC (Gastropathie congestive). – Chảy máu đường mật do sỏi, viêm đường mật. – Bệnh máu. – Mạch máu ở hành tá tràng mở vào lòng ruột (chảy máu Dieulafoire). – Bệnh toàn thân: huyết áp cao, nhơ máu cao, chấn thương, bỏng, hội chứng Mallory- Weiss. Có thể chia hai loại tổn thương: – Thủng vào thành mạch. – Chảy máu mao mạch.
5. CHẨN ĐOÁN
5.1. Chẩn đoán xác định
Dựa vào triệu chứng lâm sàng, cận lâm sàng chú ý dấu hiệu nôn máu, ỉa phân đen là các dấu hiệu cho phép chẩn đoán được bệnh ngay ở tuyến cơ sở. Nội soi chỉ có giá trị chẩn đoán chắc chắn, chẩn đoán vị trị và xử lý cầm máu nếu có thể.
5.2. Chẩn đoán phân biệt
– Nôn ra máu: cần phân biệt với ho ra máu, ăn tiết canh hoặc thức ăn có màu đỏ. – Đi ngoài phân đen cần phân biệt với: ăn gan, lòng, tiết, uống một số thuốc có màu đỏ như cam thảo, Rifampixin…
6. BIẾN CHỨNG
Xuất huyết tiêu hóa (XHTH) gây ra rối loạn huyết động trực tiếp ảnh hưởng lên tính mạng người bệnh. Ngoài ra có thể gây nên những tình trạng nặng nề khác như vô niệu- suy thận chức năng dẫn tới suy thận thực tổn, thiếu oxy não... đặc biệt gây thiếu máu cơ tim ở bệnh nhân có tuổi hoặc có tiền sử suy mạch vành. Có thể coi những rối loạn này là biến chứng của
7. XỬ TRÍ
7.1. Nguyên tắc
– Bồi phụ lượng máu mất và hồi sức. – Cầm máu. – Xử trí nguyên nhân tránh tái phát.
7.2. Hồi sức chống sốc
– Nằm bất động, đầu thấp. – Khó thở: thở oxy. – Đặt ống thông tĩnh mạch nền hoặc ống thông tĩnh mạch cảnh trong truyền dịch cao phân tử, truyền máu. Không dùng chất co mạch hoặc glucose 30% nâng huyết áp vì dễ gây hoại tử ống thận. – Trợ tim. – Ăn nhẹ, lỏng. – Cho an thần, cho Atropin, chú ý mạch nhanh. Đối với tuyến cơ sở: chỉ cần bất động, nằm đầu thấp truyền dịch đẳng trương hoặc dịch cao phân tử nếu có. Sau đó chuyển bệnh nhân lên tuyến trên, chú ý khi vận chuyển không cho bệnh nhân vận động hoặc ngồi dậy.
7.3. Cầm máu và xử trí nguyên nhân (áp dụng cho tuyến trên có trang bị tốt hơn)
7.3.1. Xuất huyết tiêu hóa nguyên nhân do dạ dày tá tràng
– Làm lạnh dạ dày bằng truyền nước lạnh qua ống thông hoặc chườm lạnh bụng. – Nội soi dạ dày cấp cứu để chẩn đoán và điều trị. Qua nội soi tiêm cầm máu, tiêm chất gây xơ hoặc chất keo sinh học. – Điều trị ổ loét (nếu có) bằng các thuốc kháng H2 kháng proton H+ dạng tiêm, băng niêm mạc dạ dày. – Nếu không kết quả chảy máu tái phát nhiều lần hoặc chảy máu kéo dài, đe dọa tính mạng bệnh nhân khi đó cần phải phẫu thuật.
7.3.2. Chảy máu do tăng áp lực tĩnh mạch cửa
– Thường gặp trong xơ gan. Khi tăng áp lực tĩnh mạch cửa thường có giãn tĩnh mạch thực quản, búi giãn có thể vỡ bất cứ lúc nào gây chảy máu ồ ạt. – Máu ứ đọng tại ruột, các sản phẩm thoái hóa trung gian độc hại được hấp thu lại gây hôn mê gan.
Xử trí:
– Tinh chất hậu yên Vasopressin 5-20UI truyền TM. Tuy nhiên thuốc hay gây các tai biến như tăng huyết áp, thiếu máu cơ tim… Để chống lại tác dụng phụ này người ta phối hợp với thuốc giãn mạch Nitroglycerin. Ngày nay có một dẫn chất của Vasopressin là Glypressin có tác dụng tốt hơn, không gây co mạch và tác dụng kéo dài hơn. – Đặt ống thông Blackemore thực quản.
– Somatostatin 50- 100mcg tiêm TM, sau đó truyền TM 250 mcg/4 giờ, trong 5 ngày liên tiếp. Thuốc này có tác dụng giảm áp lực TMC, giảm tiết và ngừng chảy máu. Octreotid là chất tổng hợp có thời gian bán huỷ dài hơn giá rẻ hơn.
-Propranolon là một thuốc chẹn bêta giao cảm không chọn lọc. Được sử dụng trong dự phòng chảy máu do TALTMC từ năm 1980. Mục đích của propranolon là 90 làm giảm áp lực TMC, giảm lưu lượng dòng máu đến TMC, từ đó giảm áp lực tại tĩnh mạch thực quản. Liều có giá trị điều trị là liều tối thiểu làm giảm nhịp tim 20-25% tần số ban đầu, cần chú ý tác dụng phụ và chứng chỉ định của thuốc.
– Thụt tháo giải phóng phân hoặc cho kháng sinh đường ruột như Neomyxin, Biseptol. Có tác giả chủ trương cho đường Lactulose 40- 100g/24h để gây ỉa lỏng thẩm thấu nhẹ, bệnh nhân chịu được. Mục đích giảm tạo NH3 trong lòng ruột.
– Chống tăng NH3 máu bằng truyền các acid vận chuyển quan như glutamic, aspartic, ornithin, arginin. Không ăn đạm. – Phẫu thuật nối cửa chủ hoặc các thủ thuật tại chỗ (thủ thuật Crile). Ngoài ra còn có các biện pháp làm giảm áp lực tĩnh mạch thực quản khác như TIPS hoặc can thiệp trực tiếp vào chỗ giãn ở thực quản như tiêm xơ, thắt...
7.4. Chế độ ăn uống và chăm sóc
Nằm bất động khi có rối loạn huyết động, ăn lỏng và lạnh nhưng đủ cam Chăm sóc chế độ hộ lý cấp 1 Theo dõi:
+ Đánh giá tình trạng chảy máu (24 giờ đầu và những ngày tiếp theo) bằng các dấu hiệu lâm sàng và công thức máu.
+ Theo dõi và đánh giá kết quả khi ra viện: bệnh nhân không đi ngoài phân đen, huyết động ổn định. Tuỳ theo nguyên nhân mà đánh giá khả năng khỏi hay chỉ đỡ.
7.5. Chỉ định ngoại khoa
– Nếu không kết quả chảy máu tái phát nhiều lần hoặc chảy máu kéo dài, đe dọa tính mạng bệnh nhân khi đó cần phải chuyển ngoại khoa điều trị.
8. PHÒNG BỆNH
– Phòng tái phát: tất nhất là điều trị nguyên nhân với các nguyên nhân có thể điều trị như loét dạ dày hành tá tràng, polyp hoặc điều trị giảm áp lực TMC trong xơ gan. – Phòng nguyên nhân chảy máu: chú ý tiền sử của người bệnh, tránh các yếu tố nguy cơ, yếu tố thuận lợi, yếu tố cơ địa..
” Thông tin này chỉ dành cho nhân viên y tế tham khảo, người bệnh không được tự ý áp dụng phương pháp này để chữa bệnh “
Trích : Đại học y khoa Thái Nguyên